Infekce Clostridium difficile, je v současné době vážnou hrozbou pro nemocniční prostředí, prodlužuje délku pobytu mnoha pacientů v nemocnici a způsobuje i smrt některých z nich.
) Příčiny a mechanismy vývoje. Přenášení C. difficile jako komenzálů je pozorováno u 2-3 % dospělých a dosahuje 10-20 % u starších lidí.
Infikován tímto mikroorganismus dochází při kontaktu rukou a jiných kontaminovaných povrchů. C. difficile je anaerobní, sporotvorná, grampozitivní tyčinka. Jedná se o velmi odolnou bakterii, která je odolná vůči mnoha dezinfekčním prostředkům, včetně gelu s obsahem alkoholu, ale umírá, když je vystavena dezinfekčním prostředkům uvolňujícím chlór.
Posloupnost událostízákladním onemocněním je kolonizace střeva hospitalizovaného pacienta toxigenním kmenem C. difficile, který se po předepsání antibiotik narušujících normální mikrobiální rovnováhu ze spór přemění na vegetativní formy.
Nejnovější, množící sezpůsobit klostridiovou bakteriální infekci. Patogenní kmeny C. difficile produkují enterotoxin (toxin A) a cytotoxin (toxin B), které se vážou na povrch buněk střevní sliznice. Mezi komplikace klostridiové infekce patří dehydratace, nerovnováha elektrolytů, rozvoj pseudomembranózní kolitidy, perforace tlustého střeva, toxický megakolon a smrt.
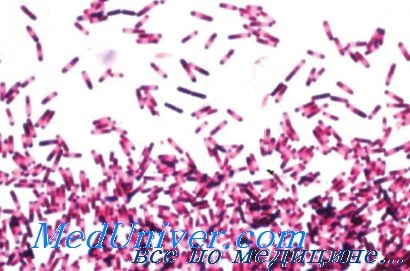
Původcem pseudomembranózní kolitidy je Clostridium difficile
b) Rizikové faktory. Některá antibiotika, zejména širokospektrá antibiotika a klindamycin, jsou obzvláště pravděpodobně příčinou tohoto sledu událostí.
Proto seznam preferovaných pro použití antibiotika doporučené mikrobiologem ve zdravotnickém zařízení. a antibiotika, která mají tendenci způsobovat klostridiové infekce, se předepisují pouze v nezbytně nutných případech.
Často pacienti hospitalizací Při refluxní ezofagitidě předepište inhibitory protonové pumpy. Tyto léky podporují růst C. difficile a jsou proto vážným rizikovým faktorem pro klostridiovou infekci. Mezi další rizikové faktory patří věk pacienta nad 65 let, léčba antibiotiky v posledních 3 měsících před hospitalizací, anamnéza hospitalizace, zánětlivá onemocnění střev a léčba cytotoxickými léky.
c) Příznaky a klinika. Kritériem pro diagnostiku klostridiové infekce jsou řídká stolice nebo toxický megakolon a pozitivní výsledky vyšetření stolice na klostridiový toxin metodou enzymové imunoanalýzy. U mírné formy infekce je zaznamenána pouze řídká stolice, ale u středně těžké formy se objevuje i hypertermie, intenzivní bolesti břicha, krvácení z dolní části trávicího traktu a neutrofilie.
Těžká forma je charakterizována zhoršením uvedených příznaků. Průjem se stává profuzním, snižuje se hladina albuminu v krevním séru, zvyšuje se v něm koncentrace laktátu a je narušena funkce ledvin.
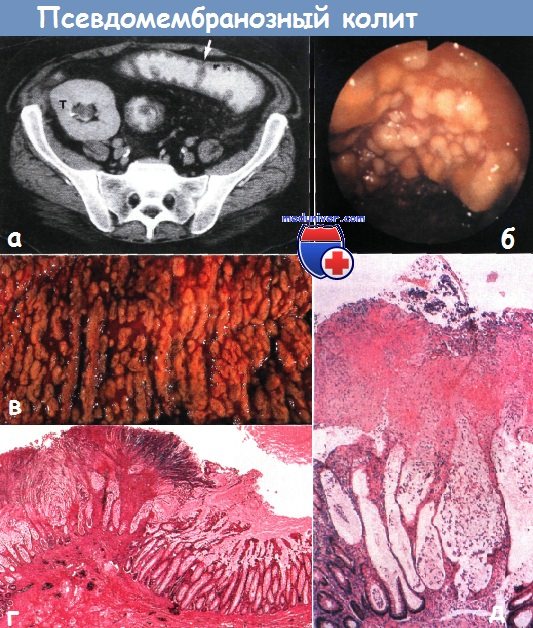
a – kolitida způsobená Clostridium difficile: ztluštění střevní stěny a záhyby mezi haustra (zobrazeno šipkou). Vpravo v horní polovině pánve je transplantace ledviny (T). CT vyšetření
b – těžká pseudomembranózní kolitida s viditelnou tvorbou pseudomembrán
c – makroskopický obraz sliznice tlustého střeva v konečné fázi tvorby filmu u pseudomembranózní kolitidy související s antibiotiky způsobené Clostridium difficile
d – pseudomembranózní kolitida související s antibiotiky způsobená Clostridium difficile. Mikroskopický obraz sliznice tlustého střeva. Je vidět devastující fokální poškození vyplývající z expozice toxinu.
Zpravidla je na počátku onemocnění přítomna normální sliznice mezi lézemi (obvykle 6-10 žláz v řadě)
e – pseudomembranózní kolitida spojená s antibiotiky je způsobena Clostridium difficile. Mikroskopický obraz jedné „vulkanické“ nekrobiotické léze.
Destrukce povrchu žláz je viditelná s únikem nekrotického epitelu, neutrofilů a fibrinu do lumen střeva, což vede k vytvoření „pseudomembrány“ nad místem léze
d) Léčba infekce Clostridium difficile. Důležitá je včasná diagnostika a včasná léčba.
Infekce Clostridium difficile, by mělo být podezření na průjem u hospitalizovaného pacienta, zvláště pokud se opakuje více než 3x během 24 hodin. Pacient by měl být do 4 hodin převezen na izolované oddělení a dodržována opatření zaměřená na prevenci infekce a šíření infekce ( mytí rukou po každém kontaktu s pacienty, používat rukavice a zástěru Místnost, kde pacient ležel, je dezinfikován roztokem chlornanu.
Během 4 hodiny dva vzorky stolice pacient je odeslán na mikrobiologické vyšetření a rozbor na enterotoxin a konzultován s infekčním specialistou.
Léčba zahrnuje nitrožilní náhradu ztráty tekutin. Předepište metronidazol nebo vankomycin perorálně po dobu 10 dnů. U těžkých infekcí jsou léky volby perorální vankomycin a intravenózní metronidazol. Všichni pacienti s podezřením na závažnou klostridiovou infekci by měli neprodleně podstoupit rentgenové vyšetření dutiny břišní a zavolat odpovědnému gastroenterologovi, chirurgovi a mikrobiologovi.
Po konzultaci s mikrobiologem je třeba vysadit inhibitory protonové pumpy a antibiotika.
Střih: Iskander Milevsky. Datum aktualizace publikace: 18.3.2021

18. května 2021 ACG zveřejnila pokyny pro prevenci, diagnostiku a léčbu infekce Clostridioides difficile.
1) Užívání probiotik k prevenci infekce Clostridioides difficile u pacientů užívajících antibiotika (primární prevence) se nedoporučuje.
2) Užívání probiotik k prevenci recidivy infekce Clostridioides difficile se nedoporučuje (sekundární prevence).
3) Testovací algoritmus pro infekci Clostridioides difficile musí zahrnovat jak vysoce citlivou metodu, tak vysoce specifickou metodu, aby bylo možné odlišit kolonizaci od aktivní infekce.
4) K léčbě počáteční epizody mírné infekce Clostridioides difficile se doporučuje perorální vankomycin 125 mg qid po dobu 4 dnů.
5) K léčbě počáteční epizody mírné infekce Clostridioides difficile se doporučuje perorální fidaxomicin 200 mg dvakrát denně po dobu 2 dnů.
6) K léčbě počáteční epizody mírné infekce Clostridioides difficile u pacientů s nízkým rizikem lze zvážit perorální metronidazol 500 mg třikrát denně po dobu 3 dnů.
7) Vankomycin 125 mg 4krát denně po dobu 10 dnů se doporučuje jako počáteční léčba těžké infekce Clostridioides difficile.

Fidaxomicin 200 mg dvakrát denně po dobu 2 dnů se doporučuje jako počáteční léčba těžké infekce Clostridioides difficile.
9) Pacienti s fulminantní infekcí Clostridioides difficile by měli dostávat léčbu, která zahrnuje adekvátní objem tekutin a perorální vankomycin 500 mg každých 6 hodin po dobu prvních 48 až 72 hodin. Může být zvážena kombinovaná léčba s parenterálním metronidazolem 500 mg každých 8 hodin.
10) Pacienti s paralytickým ileem mohou mít prospěch z přidání vankomycinových klystýrů (500 mg každých 6 hodin).
11) Doporučuje se zvážit transplantaci fekální mikroflóry u pacientů s těžkou a fulminantní infekcí Clostridioides difficile refrakterní na antibiotickou terapii, zvláště pokud jsou pacienti špatnými kandidáty na operaci.
12) U pacientů s prvním relapsem po úvodní kúře fidaxomicinu, vankomycinu nebo metronidazolu se doporučuje postupné snižování/pulsování dávky vankomycinu.
13) Použití fidaxomicinu se doporučuje u pacientů s prvním relapsem po úvodní kúře vankomycinem nebo metronidazolem.
14) U pacientů s druhým nebo více relapsy infekce Clostridioides difficile se doporučuje transplantace fekální mikroflóry, aby se zabránilo následným relapsům.
15) K léčbě rekurentní infekce Clostridioides difficile se doporučuje provést transplantaci fekální mikroflóry pomocí kolonoskopie nebo kapslí. Pokud nejsou k dispozici jiné metody, doporučuje se zavedení mikrobioty prostřednictvím klystýru.
16) Opakovaná transplantace fekální mikroflóry se doporučuje u pacientů, u kterých se rozvine rekurentní infekce Clostridioides difficile do 8 týdnů od počáteční transplantace fekální mikroflóry.
17) U pacientů s recidivující infekcí Clostridioides difficile: kteří nejsou kandidáty na transplantaci fekální mikroflóry; u kterých došlo k relapsu po transplantaci fekální mikrobioty; kteří vyžadují kontinuální nebo časté cykly antibiotik, lze u těchto pacientů použít supresivní perorální vankomycin k prevenci následných relapsů.
18) Perorální profylaxe vankomycinem může být zvážena během následného systémového užívání antibiotik u pacientů s infekcí Clostridioides difficile v anamnéze, kteří mají vysoké riziko relapsu, aby se předešlo následným relapsům.
19) Navrhuje se, aby byl bezlotoxumab považován za prevenci relapsu infekce Clostridioides difficile u pacientů s vysokým rizikem relapsu.
20) U pacientů s infekcí Clostridioides difficile se nedoporučuje vysazovat antisekreční léčbu, pokud má terapie vhodnou indikaci k použití.
21) Testování na infekci Clostridioides difficile se doporučuje u pacientů se zánětlivým onemocněním střev projevujícím se akutní exacerbací průjmu.
22) U pacientů se zánětlivým onemocněním střev a infekcí Clostridioides difficile se doporučuje perorální vankomycin 125 mg 4krát denně po dobu nejméně 14 dnů.
23) Transplantace fekální mikroflóry by měla být zvážena u rekurentní infekce Clostridioides difficile u pacientů se zánětlivým onemocněním střev.
– Testováni by měli být pouze pacienti s příznaky naznačujícími aktivní infekci Clostridioides difficile (3 nebo více řídkých stolic během 24 hodin).
– Pro klasifikaci těžké infekce Clostridioides difficile v době diagnózy se doporučují následující kritéria, která předpovídají špatné výsledky: bílé krvinky ≥15 tisíc buněk/mm(3) nebo sérový kreatinin vyšší než 1,5 mg/dl.
– Fulminantní infekce je definována, když pacient splňuje kritéria pro závažnou aktivní infekci Clostridioides difficile plus přítomnost hypotenze, šoku, paralytického ileu nebo megakolonu.
Pro chirurgické zákroky a speciální skupiny pacientů (těhotné, kojící atd.) viz dokument.
Další podrobnosti naleznete v přiloženém souboru.
Zobrazit další recenze
Autor recenze
Autorem recenzí světových lékařských periodik na portálu MedElement je praktický lékař, chirurg Talant Imanalievich Kadyrov.
Absolvent Kyrgyzského státního lékařského institutu (červený diplom), plynně anglicky. Má zkušenosti jako chirurg v regionální nemocnici Chui; v současné době v soukromé praxi.
Pravidelný profesní rozvoj: Advanced Cardiac Life Support, International Trauma Life Support, Family Practice Review and Update Course (Anglie, USA, Kanada).




