Proces léčby rakoviny je velmi dlouhý a složitý. Jednotný lék na rakovinu zatím neexistuje, ale kombinace různých onkologických léků může zpomalit růst nádoru, zmírnit bolest a celkově zlepšit stav pacienta.
Role léků v léčbě rakoviny
Moderní léky v léčbě rakoviny řeší několik problémů, proto se nejčastěji předepisují v kombinaci. Některé léky proti rakovině ničí postižené buňky, jiné zastavují jejich růst a zabraňují tvorbě nových rakovinných buněk. V pozdějších fázích se aktivně používají léky proti bolesti, stejně jako léky, které samy o sobě neovlivňují růst nádoru, ale zlepšují celkový stav člověka a zmírňují nepříjemné příznaky.
Chemoterapeutické léky proti rakovině
Chemoterapie je technologicky vyspělá a účinná metoda léčby rakoviny, i když není bez nevýhod. Chemoterapeutické léky potlačují růst rakovinných buněk nebo je ničí, ale mnohé ovlivňují i zdravé buňky. Z tohoto důvodu je chemoterapie obtížně tolerována a pacienti po každém kurzu potřebují rehabilitaci. Mezi vedlejší účinky chemoterapeutických léků patří zvracení a nevolnost, vypadávání vlasů, hubnutí, zhoršení imunitního systému, neustálý pocit únavy a poruchy srážlivosti krve.
Odborníci rozlišují cytostatickou a cytotoxickou chemoterapii. Liší se v mechanismu působení na buňky. Cytostatika zpomalují proliferaci nádorových buněk. Cytotoxická léčiva zabíjejí postižené buňky, což vede k nekróze nádoru.
Chemoterapeutické léky zahrnují následující skupiny léků:
- Alkylační činidla . Tyto protirakovinné léky ničí proteiny odpovědné za tvorbu DNA rakovinných buněk. Nejčastěji se v této skupině vyskytují léky na bázi účinné látky cyklofosfamid.
- Platinové přípravky. Tento ušlechtilý kov je toxický. Platinové léky mají stejný účinek jako alkylační činidla, totiž ničí DNA rakovinných buněk. Cytotoxická alkylační činidla jsou široce používána při léčbě rakoviny.
- Antimetabolity. Ovlivňují genetický aparát buňky, zabíjejí ji při dělení. Nejznámějšími antimetabolity jsou léky na bázi gemcitabinu.
- Antracykliny. Tyto léky produkují volné radikály, které poškozují DNA nemocných buněk. Nejznámějšími zástupci skupiny antracyklinů jsou přípravky s účinnou látkou daunorubicin.
- Taxany narušují proces dělení rakovinných buněk. V této skupině jsou nejčastější léky na bázi paklitaxelu.
- Vinkalkaloidy ničí cytoskelet rakovinných buněk, což vede k jejich smrti. Jsou považovány za mírnou chemoterapii, protože rakovinné buňky jsou mnohem citlivější na účinky tohoto léku než zdravé. Do této skupiny patří přípravky s účinnými látkami vinblastin a vinkristin.
Mimochodem
Za „otce“ moderní chemoterapie je považován americký onkolog Sidney Farber, který v polovině dvacátého století studoval rakovinu na Harvard Medical School a dosáhl významných úspěchů pomocí chemoterapeutických metod v léčbě nádorů.
Hormonální léky
Při léčbě mnoha typů nádorů dává použití hormonálních léků dobré výsledky. Nejúčinnější jsou při léčbě hormonálně závislých nádorů – rakoviny prsu, dělohy, prostaty, dále nádorů slinivky břišní, ledvin, melanomů.
Léky s obsahem estrogenu se předepisují k potlačení androgenů (například při rakovině prostaty) a léky s obsahem androgenů naopak potlačují uvolňování estrogenu. Léky druhé skupiny jsou předepsány pro takové typy onkologie, jako je rakovina prsu atd.
Hormonální léky mají i přes svou účinnost mnoho nevýhod – mohou oslabit účinek chemoterapeutických léků, při dlouhodobé léčbě si mnoho pacientů na takové léky vytvoří rezistenci.
Antivirotika
Některé typy rakoviny se vyvíjejí v důsledku aktivity virů (například lidský papilomavirus). Kromě toho se tělo, oslabené agresivní chemoterapií, někdy není schopno samostatně chránit před virovými infekcemi. Proto se v komplexní léčbě rakoviny používají i antivirotika, zejména léky na bázi tiloronu a jejich analogů.
Enzymy
Enzymy zahrnují aktivní proteinové sloučeniny, které jsou schopny ničit aminokyseliny nezbytné pro růst nádorových buněk. Argináza, aspargináza a některé další enzymy se používají k léčbě nádorů. Účinnost takové terapie je sporná, protože rezistence se vyvíjí velmi rychle: lidský imunitní systém proti nim začíná produkovat protilátky. Výzkumy však ukazují, že enzymoterapie výrazně zmírňuje účinky chemoterapie.
Léky proti bolesti pro onkologii
Při léčbě rakoviny je věnována velká pozornost nejen vlivu na samotný nádor, ale také zlepšení kvality života pacienta, zejména pak boji s bolestí. Nejčastěji je bolest způsobena růstem nádoru, ale někdy je bolest vedlejším účinkem některých léků proti rakovině.
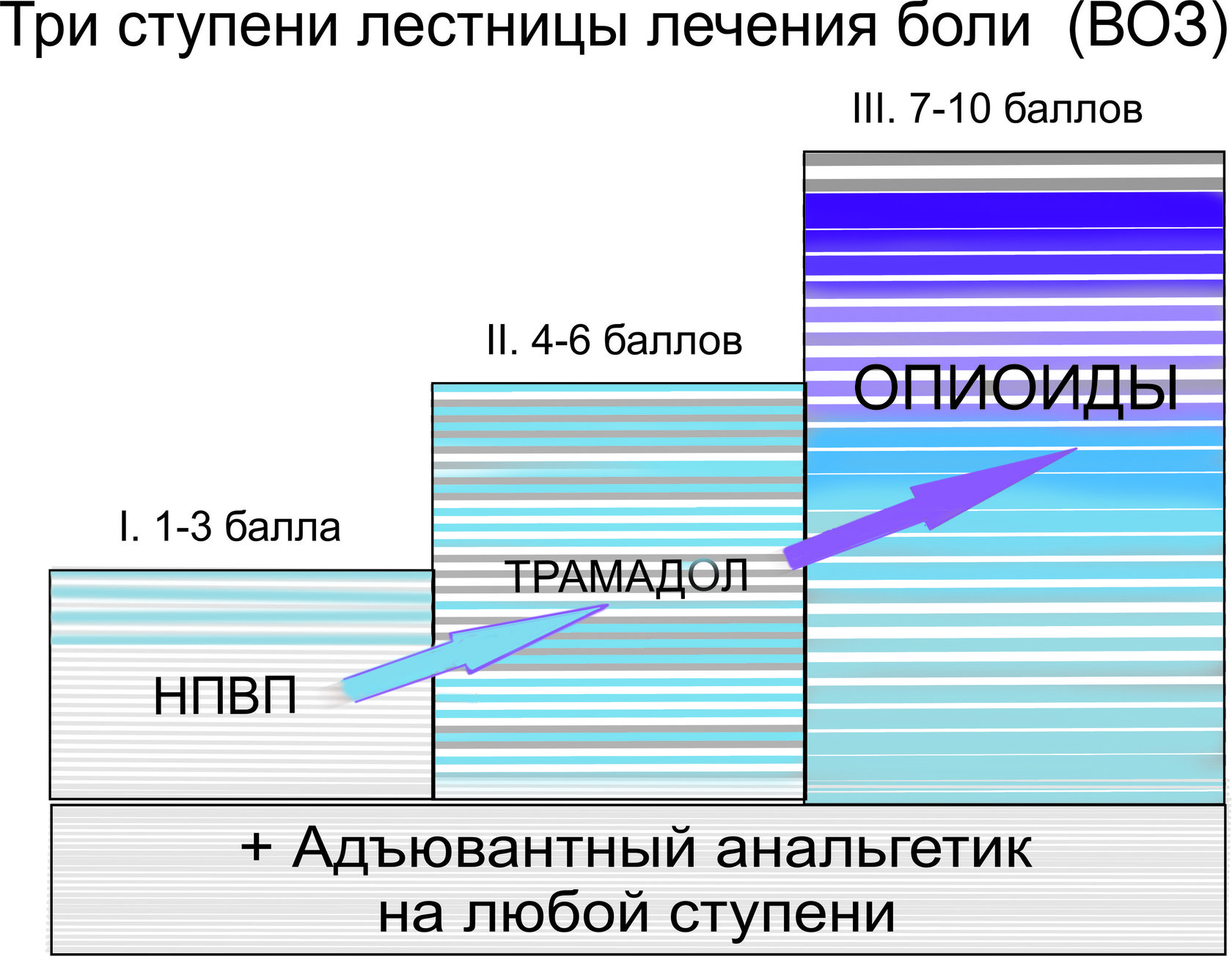
Výběr léků proti bolesti závisí na stadiu onemocnění. WHO vyvinula třístupňové schéma, které zahrnuje přechod nenarkotických analgetik na slabé opiáty a poté na silné opiáty. Tento režim umožňuje znatelné zlepšení u 9 z 10 pacientů.
- Adjuvantní činidla. Tyto léky nejsou striktně léky proti bolesti, ale snižují vedlejší účinky silných opioidů a zesilují jejich účinky tišící bolest (jako je klonidin). Určitý účinek mají i antidepresiva.
- Nenarkotická analgetika. To je první krok k úlevě od bolesti z rakoviny. Pro tyto účely se používají léky na bázi paracetamolu a také nesteroidní protizánětlivé léky (ibuprofen).
- Slabé opiáty. Mezi tyto léky patří kodein, tramadol a některé další. Jedná se o silné léky, které jsou však dobře snášeny. Mají zvláště patrný účinek v kombinaci s nenarkotickými analgetiky.
- Silné opiáty. V případech, kdy jsou bolesti příliš silné a jiné prostředky nepomáhají, lékař předepisuje silné opiáty na bázi morfinu, fentanylu atd. Působí přímo na centrální nervový systém, tlumí nervové vzruchy.
Nové léky proti rakovině
Onkologická onemocnění jsou velmi rozšířená, každým rokem přibývá onkologických pacientů a lékaři konstatují, že rakovina mládne – stále častěji se tato diagnóza objevuje u lidí do 40 let. To vše dělá z výzkumu vývoje nových léků proti rakovině prioritu mezinárodní farmaceutické komunity. Výzkum pokračuje a již existují určité výsledky.
Skupina cílených léků tak byla vyvinuta relativně nedávno. Své jméno dostali z anglického slova „target“, což znamená „cíl“. Tyto onkologické léky ovlivňují pouze postižené buňky, aniž by ovlivnily ty zdravé. Cílené léky blokují přístup kyslíku k rakovinným buňkám a ty umírají. Tento lék proti rakovině je považován za mnohem bezpečnější než tradiční chemoterapeutické léky a poskytuje dobré výsledky i u těžce oslabených pacientů.
Zajímavý a slibný výzkum dnes probíhá také ve vývoji vakcíny proti rakovině. Jedná se o jednu z nejnovějších bioterapeutických metod. Jeho podstatou je izolovat antigeny z nádoru a zavést je do těla pacienta. Tato sekvence akcí vám umožňuje „naučit“ imunitní buňky rozpoznávat rakovinné formace. Imunitní systém tak sám bude schopen včas odhalit rakovinné buňky a zničit je.
Možná během pár let budou takové vakcíny dostupné a cílená terapie se vyvine natolik, aby zcela nahradila chemoterapii. Tyto směry jsou však stále experimentální.

Neurolog nejvyšší kategorie, specialista na reflexní terapii, hirudoterapii, intersticiální elektrostimulaci
Důležitým cílem v onkologii je maximální úleva od bolesti.
Nedostatečná úleva od bolesti u rakoviny vede k depresi, úzkosti, odpočinku na lůžku s proleženinami, zápalu plic, krevním sraženinám a rychlé smrti.
- Poškození vnitřních orgánů, nervů, kostí a dalších tkání nádory a metastázami.
- Jiná neonkologická onemocnění, proleženiny, bolesti kloubů při imobilitě pacienta.
- Bolest z vedlejších účinků radiační terapie, chemoterapie nebo chirurgického odstranění nádoru.
0; Žádná bolest; Uvolněný, klidný výraz obličeje 1-2; Nepohodlí nebo minimální bolest (trochu bolest);Napjatý výraz obličeje. Denní aktivity jsou zachovány 3-4; Mírná/střední bolest vytváří psychické nepohodlí; Opatrné pohyby, bolestivé grimasy na obličeji, mírné omezení denních aktivit. Noční spánek zachován 5-7; Středně silný bolestivý syndrom se vzrůstající intenzitou; Neklid, sténání. Denní aktivity jsou narušeny. V noci špatně spí 8-9; Silná bolest; Křičí bolestí. Denní aktivity se dramaticky mění. Nemohu v noci spát kvůli bolesti 10; Nejnesnesitelnější bolest, jakou si lze představit; Zesílení všech popsaných projevů.
Intenzitu bolesti určuje pacient, nikoli jeho příbuzní.
Pro posouzení účinnosti léčby se doporučuje vést si deník bolesti zaznamenávající datum, čas podání, dávku, způsob podání, dobu působení a nežádoucí účinky.
Krok 1. Léčba mírné bolesti začněte s nesteroidními protizánětlivými léky, které se prodávají v každé lékárně bez lékařského předpisu. Léky jsou vybírány s ohledem na kontraindikace a individuální toleranci pacienta. Čím účinnější je lék při úlevě od bolesti, tím škodlivější je pro žaludek, proto se při vysokém riziku gastropatie doporučuje současně omeprazol nebo nolpazu.
Ketorolac (ketorol); 10 mg perorálně 3-4krát denně, 30 mg IM až 3krát denně; 40 mg perorálně, 90 mg IM po dobu ne déle než 5 dní Dexalgin (Flamadex); 50 mg IM 2-3krát denně 25 mg perorálně 3krát denně; 150 mg IM, 75 mg perorálně ibuprofen; 200-600 mg každých 4-6 hodin; 3200 mg Xefocam; 8 mg 2krát denně perorálně, 8 mg IM jednou denně; 1 mg Diclofenac (Voltaren); 16 mg perorálně 50–2krát denně nebo 3 %–2,5 ml (3 mg) im jednou denně; 75 mg perorálně, 1 mg IM Ketoprofen (ketonal); 200–150 mg každých 25–75 hodin ; 6 mg nimesulidu (Nise); 8 mg 3200krát denně; 100 mg meloxikamu (Movalis); 2-200 mg 7,5krát denně, 15 ml IM 1krát denně; 1,5 mg
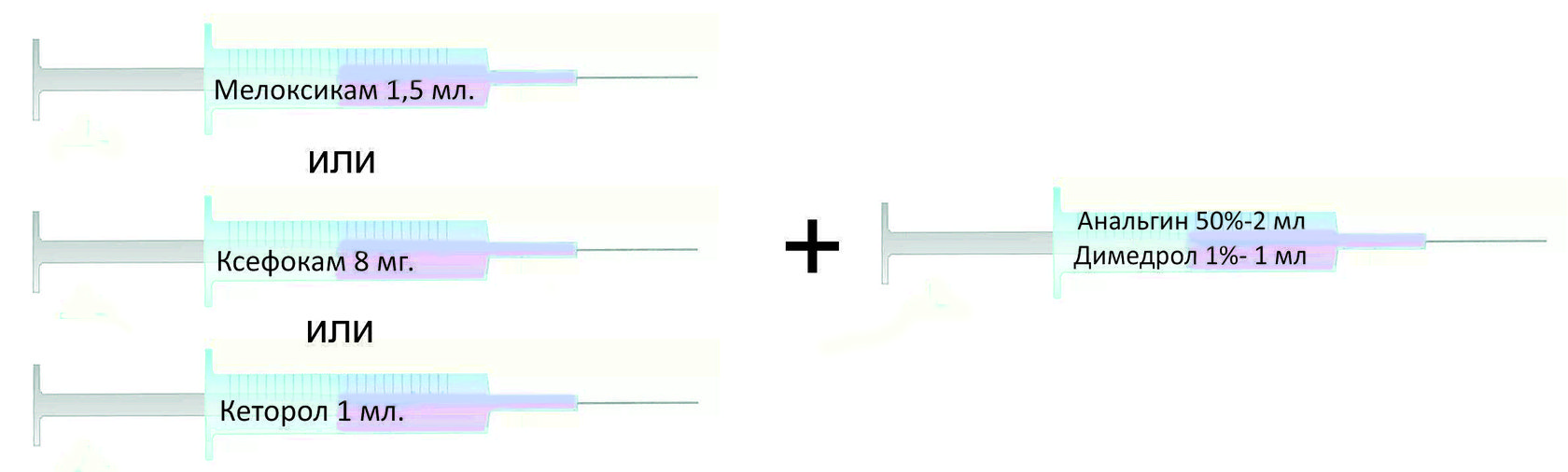
Fáze 2. Léčba středně silné bolesti.
V této fázi se k maximální dávce nesteroidního antirevmatika přidává minimální účinná dávka tablet tramadolu. Postupně se dávka tramadolu zvyšuje na 400 mg denně (50 mg až 8krát denně nebo 100 mg 3-4krát denně) a tablety se mění na intramuskulární injekce 100 mg 4krát denně každých 6. hodin. Analgetický účinek nastává 30-40 minut po užití tablety nebo 5-10 minut po intramuskulární injekci. Doba působení je od 4 do 6 hodin.
Vedlejší efekty. Tramadol často způsobuje nevolnost se zvracením, zácpou a ospalostí. Při nevolnosti a zvracení lze tablety nahradit injekcemi.
Léková korekce nežádoucích účinků je stejná jako u úlevy od bolesti 3. stupně (viz níže).
Interakce s jinými léky:
Trankvilizéry a sedativa vzájemně zesilují účinky.
Při současném předepisování s antipsychotiky, antidepresivy nebo karbamazepinem je nutná opatrnost. Nemůže být podáván ve stejné injekční stříkačce s diklofenakem nebo relanium.




